Lipoproteiiniafereesi

Lipoproteiiniafereesi
Familiaalisen hyperkolesterolemian haaste
Familiaalinen hyperkolesterolemia (FH) on yleisin perinnöllinen syy ennenaikaiseen ateroskleroosin kehittymiseen sepelvaltimoihin ja muihin valtimoihin. Maailmanlaajuisesti familiaalisesta hyperkolesterolemiasta kärsii 14–34 miljoonaa ihmistä. Tälle geneettiselle sairaudelle on ominaista erittäin korkeat LDL-kolesterolin (LDL-C tai ”paha kolesteroli”) pitoisuudet veressä. Familiaalista hyperkolesterolemiaa on olemassa kaksi geneettisesti erilaista muotoa: homotsygoottinen (HoFH) ja heterotsygoottinen (HeFH) muoto. Heterotsygoottisessa familiaalisessa hyperkolesterolemiassa LDL-kolesterolitasot vaihtelevat tyypillisesti välillä 310–580 mg/dl (8–15 mmol/l) ja homotsygoottisessa familiaalisessa hyperkolesterolemiassa välillä 460–1 160 mg/dl (12–30 mmol/l).1
Jos kyseessä on homotsygoottinen familiaalinen hyperkolesterolemia, potilaan LDL-kolesterolitasoja ei voi laskea pelkän ruokavalion tai lääkehoidon avulla. Kun kehonulkoinen lipoproteiiniafereesi suoritetaan säännöllisesti ja samanaikaisesti noudatetaan asianmukaista ruokavaliota ja käytetään sopivaa lääkehoitoa, potilaan LDL-kolesterolitasoa voidaan nykyisin laskea tehokkaasti.
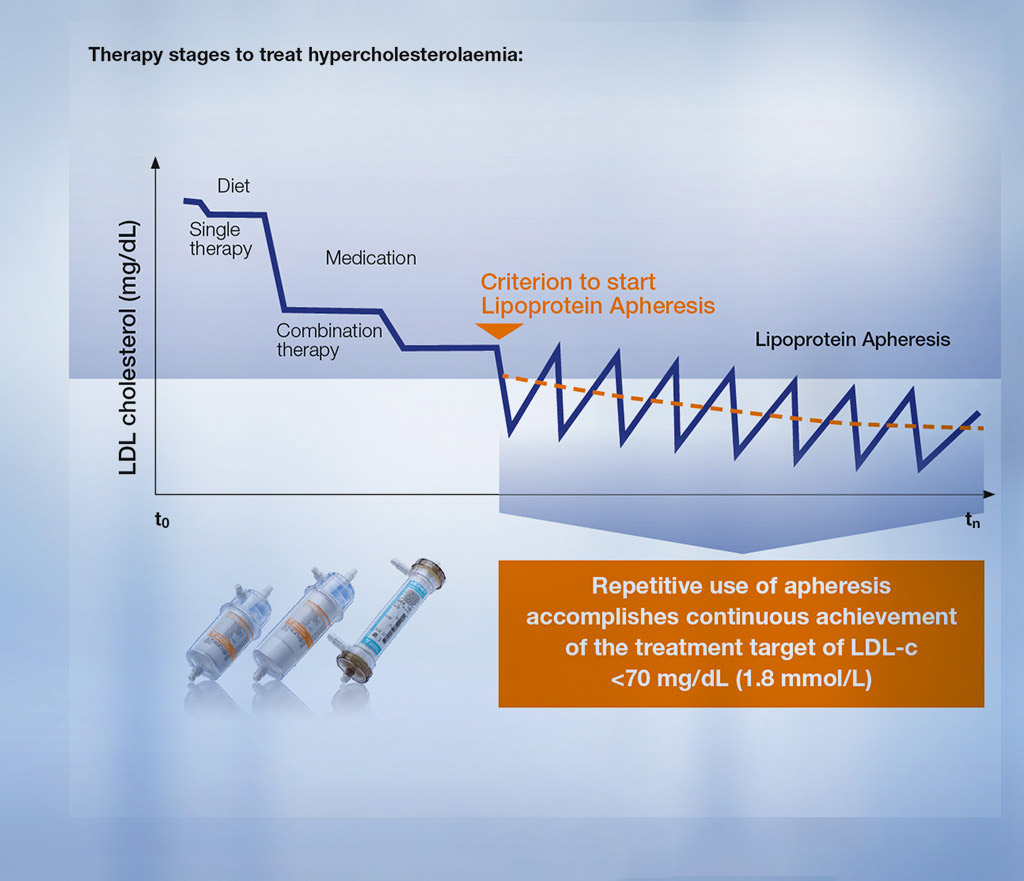
Yllä: Mukautettu seuraavasta: ”Harefield Hospital, Information about LDL apheresis”, © Royal Brompton & Harefield NHS Foundation Trust 2012.
Kohonnut lipoproteiini-a:n pitoisuus (Lp[a]) edistää myös ateroskleroosin kehittymistä.
Lp(a) on rakenteellisesti samankaltainen kuin LDL, mutta sen pinnalla on lisäksi apolipoproteiinia (apolipoproteiini [a]). Veren konsentraatio on pääasiassa geneettisesti määritetty. Lp(a):n toimintaa ja aineenvaihduntaa ei tällä hetkellä vielä täysin tunneta.
Verenkiertoelinsairauksien (CV) riskin ja Lp(a):n välillä on kuitenkin selkeä yhteys:
Lp(a) on tunnettu itsenäinen CV:n riskitekijä.2 Kohonneita Lp(a)-tasoja ei voi hoitaa tehokkaasti ruokavalion ja lääkehoidon avulla.
Lipoproteiiniafereesi on tehokkain keino alentaa Lp(a)-tasoa potilailla, joilla taso on yli 60 mg/dl (120 mmol/l)3, ja hoitaa samanaikaisesti ilmenevää sydän- ja verisuonitautia.
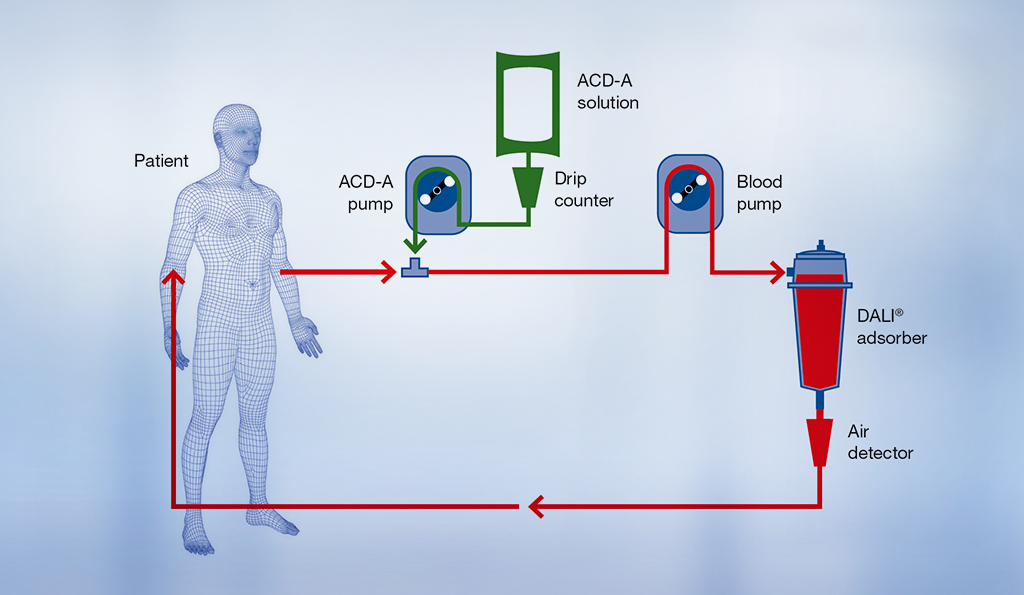
Lipoproteiiniafereesissa lipoproteiinien (kuten LDL-kolesterolin ja lipoproteiini-a:n) poistaminen tapahtuu kehonulkoisessa kierrossa. Veri otetaan potilaan käsivarren laskimosta, josta se johdetaan afereesilaitteeseen, joka valvoo kehonulkoista kiertoa. Kun LDL-kolesteroli ja Lp(a) on poistettu, puhdistettu veri palautetaan potilaaseen potilaan toisen käsivarren laskimon kautta. Lipoproteiiniafereesi kestää käytetystä menetelmästä riippuen keskimäärin 60–150 minuuttia.
Koska lipidien pitoisuus alkaa nousta uudelleen tietyn ajan kuluttua, lipoproteiiniafereesi on toistettava säännöllisin väliajoin. Hoito voidaan antaa kahden viikon välein tai kaksi kertaa viikossa paikallisista hoito-ohjeista ja potilaan terveydentilasta riippuen. Potilailla, joilla verenkiertoelinsairauksien riski on erittäin korkea, tavoitetasot ovat LDL-kolesterolin osalta alle 70 mg/dl (1,8 mmol/l) ja Lp(a):n osalta alle 50 mg/dl (1,78 µmol/l) eurooppalaisten ESC/EAS-suositusten mukaisesti.4, 5
LDL:n/Lp(a):n tavoitetasot EAS/ESC-suositusten mukaisesti.4,5
| Riskiluokka4 | Suositellut tavoitetasot |
|---|---|
Erittäin korkea verenkiertoelinsairauksien riski
|
|
Korkea verenkiertoelinsairauksien riski
|
|
Kohtalainen verenkiertoelinsairauksien riski
|
|
Vähäinen verenkiertoelinsairauksien riski
|
|
BP = verenpaine; CKD = munuaisten krooninen vajaatoiminta; DM = diabetes mellitus; GFR = glomerulusten filtraationopeus; SCORE = valtimotaudin riskiarvio
1 Nordestgaard BG et al.; European Heart Journal Dec. 2013; 34(45): 3478–90a
2 Nordestgaard BG, Langsted A.; Journal of Lipid Research Nov. 2016; 57(11): 1953–1975
3 Richtlinie Methoden vertragsärztliche Versorgung, 16 May 2015.
4 Catapano AL et al.; Atherosclerosis Journal. Oct. 2016; 253: 281–344.
5 Nordestgaard BG et al.; Lipoprotein(a): EAS Recommendations for Screening, Desirable Levels and Management, A Handbook for Clinicians, 2012.