Pediatrinen peritoneaalidialyysi
Vähemmän invasiivinen hoito, normaalimpi elämä
- Munuaisensiirtoa odotettaessa
- Helppo toteuttaa
- Vähemmän invasiivinen kuin kehonulkoiset hoidot
- Ei vaadi antikoagulaatiota

Peritoneaalidialyysi (PD) on yleensä suosituin hoitotapa lapsille silloin, kun odotetaan munuaisensiirtoa1. Se on helpompi toteuttaa, on vähemmän invasiivinen kuin kehonulkoiset hoidot eikä se vaadi antikoagulaatiota. Tärkeintä lapselle ja perheelle on kuitenkin se, että PD-hoitoa voidaan tehdä kotona. Fresenius Medical Carella on kattava valikoima hoitojärjestelmiä, jotka on mukautettu lapsipotilaiden PD-hoidon erityisvaatimuksiin:
- PD-Paed Plus
- sleep•safe harmony
- bicaVera ja balance
- BCM-bioimpedanssimittari
| PD-Paed Plus — Pienimpien potilaiden PD-hoito | |
|---|---|
| Helppokäyttöinen valmis järjestelmä | PD-Paed Plus on suunniteltu PD-hoidon manuaalista toteuttamista varten hoidettaessa keskosia, vastasyntyneitä ja imeväisikäisiä lapsia. Se on helppokäyttöinen, osin valmiiksi koottu järjestelmä sairaalakäyttöön. |
| Joustava hoidon mukauttaminen |
|
| Turvaominaisuudet lisäävät varmuutta |
|
* Laskelma perustuu kahden pussinvaihdon hoitomääräykseen per päivä.
sleep•safe harmony - vapaat päivät ja yöllä tapahtuva dialyysi


Kertakäyttötarvikkeet eivät sisällä PVC:tä ja DEHP:tä*. PD-pussit ja APD-letkusetit ovat valmistettu Biofine-muovista.
* paitsi vaihtoehtoinen tyhjennyspussi
| Nuorille potilaille räätälöidyt hoidot |
|---|
| sleep•safe harmony on laite lapsipotilaiden käyttöön tavallisimmin yöaikaan kotona tehtävään APD-hoitoon. Laite tarjoaa joustavuutta hoidon räätälöimiseksi täyttämään potilaan yksilölliset tarpeet: |
| Virtausnopeudet voi mukauttaa pienillä nestemäärillä tapahtuviin hoitoihin |
| Erityisesti lapsille tarkoitettu kertakäyttösetti pienillä nestemäärillä tehtäviin hoitoihin |
| Mahdollisuus toteuttaa ‘adaptoitua APD-hoitoa (aAPD) vaihtelemalla sisälläoloaikaa ja täyttömäärää. |
| Lisää vanhempien mahdollisuuksia hoitoon ja sen mukavuuteen |
|---|
| Laitteeseen integroidut animaatiot opastavat hoidon kaikissa vaiheissa. |
| Hydraulisten pumppujen hiljainen toimintaääni mahdollistaa hyvän unen. |
| PIN-teknologia vähentää uudelleen yhdistämisen ja irrottautumisen riskialttiita vaiheita* |
* Laskelma perustuu neljän pussinvaihdon hoitomääräykseen per päivä.
bicaVera ja balance – Bioyhteensopivat PD-liuokset
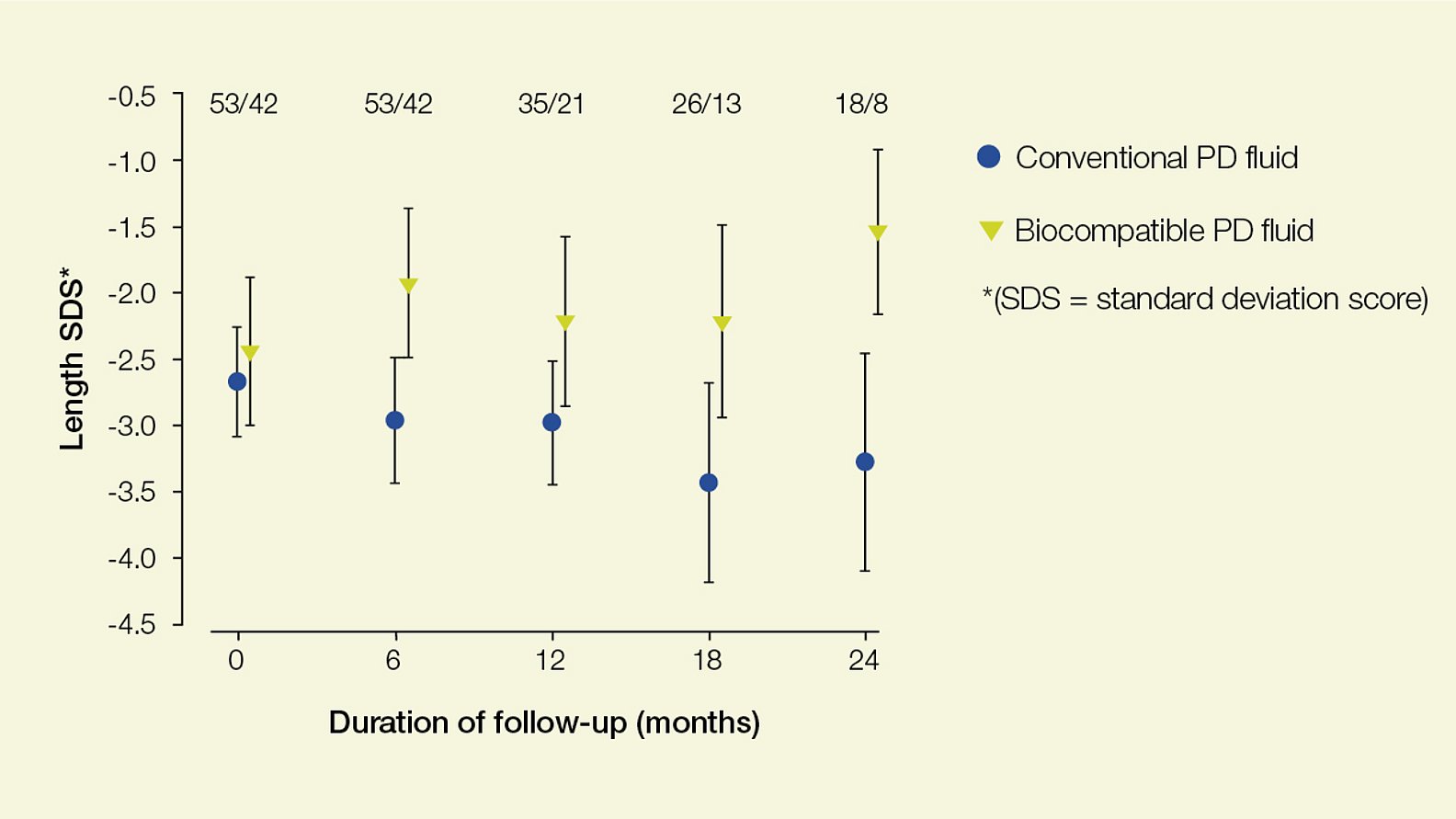
Asiantuntijat suosittelevat, että bioyhteensopivien monikammioisten PD-liuosten, joiden glukoosin hajoamistuotteiden (GDP) määrä on pieni, tulisi olla lasten PD-standardihoito2. Lapsilla, joille annetaan bioyhteensopivaa PD-liuosta, on osoitettu merkitsevä kasvuvauhdin kurominen, kun heitä on verrattu perinteisiä PD-liuoksia saaviin lapsiin3.
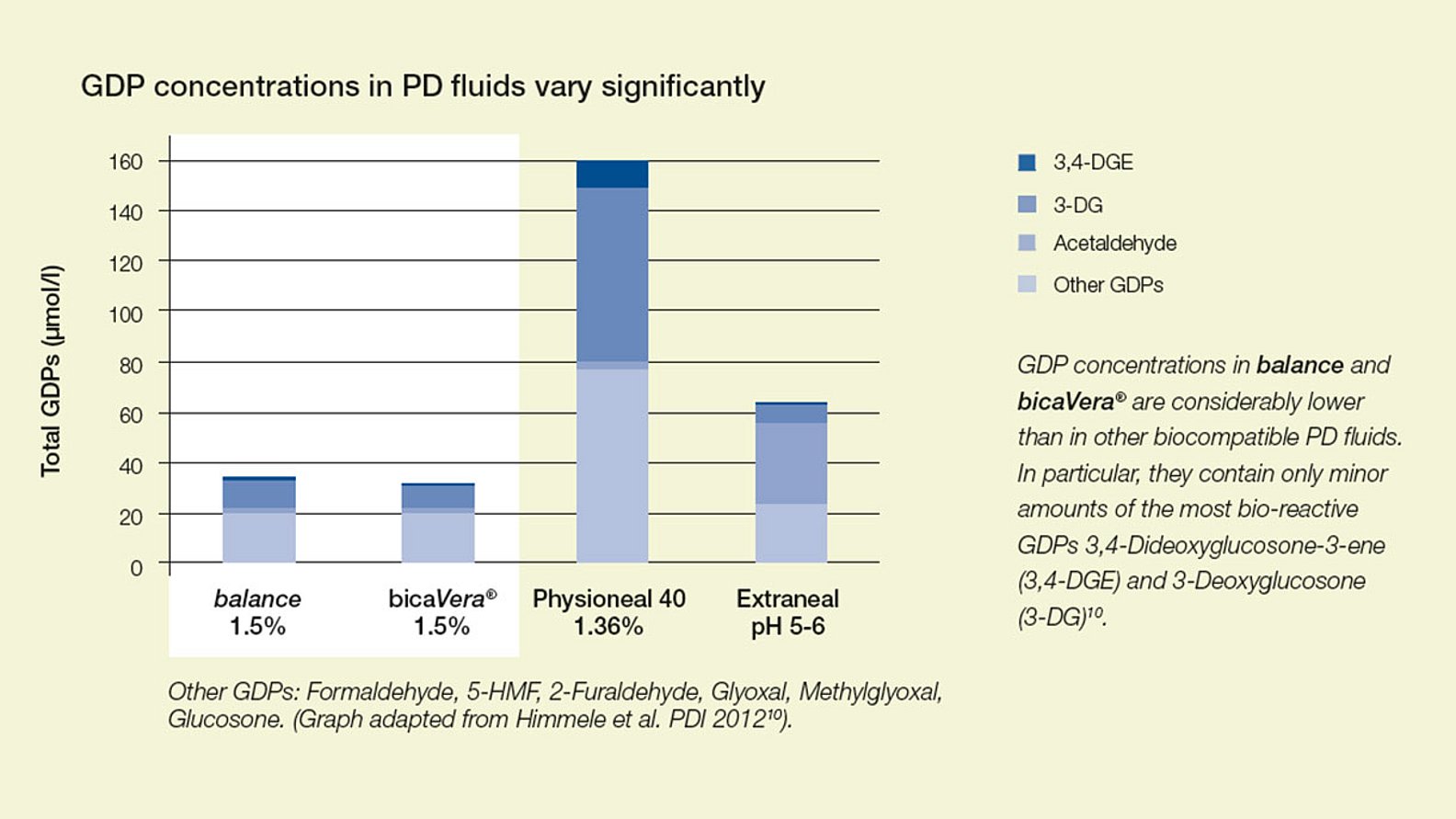
GDP-pitoisuudessa on huomattavia eroja. balance- ja bicaVera -tuotteilla on osoitettu pienimmät GDP-pitoisuudet muihin bioyhteensopiviin PD-liuoksiin verrattuna7.
Puhdasta bikarbonaattia sisältävä PD-liuos - bicaVera
bicaVera on puhdasta bikarbonaattia sisältämä PD-liuos ja sen on osoitettu korjaavan metabolista asidoosia tehokkaammin kuin laktaattia sisältävät PD-liuokset4,5. Liuos on tarkoitettu loppuvaiheen munuaistaudin hoitoon.
Vähemmän infuusiokipua
Bikarbonaattipuskuroituihin PD-liuoksiin verrattuna perinteisiin laktaattipuskuroituihin PD-liuoksiin liittyy vähemmän infuusiokipua4 ja alentunut kapillaarien täyttö2.
Bioyhteensopivat liuokset ovat olennaisia pituuskasvun kannalta
BCM-bioimpedanssimittari – helppoa hoidon optimointia
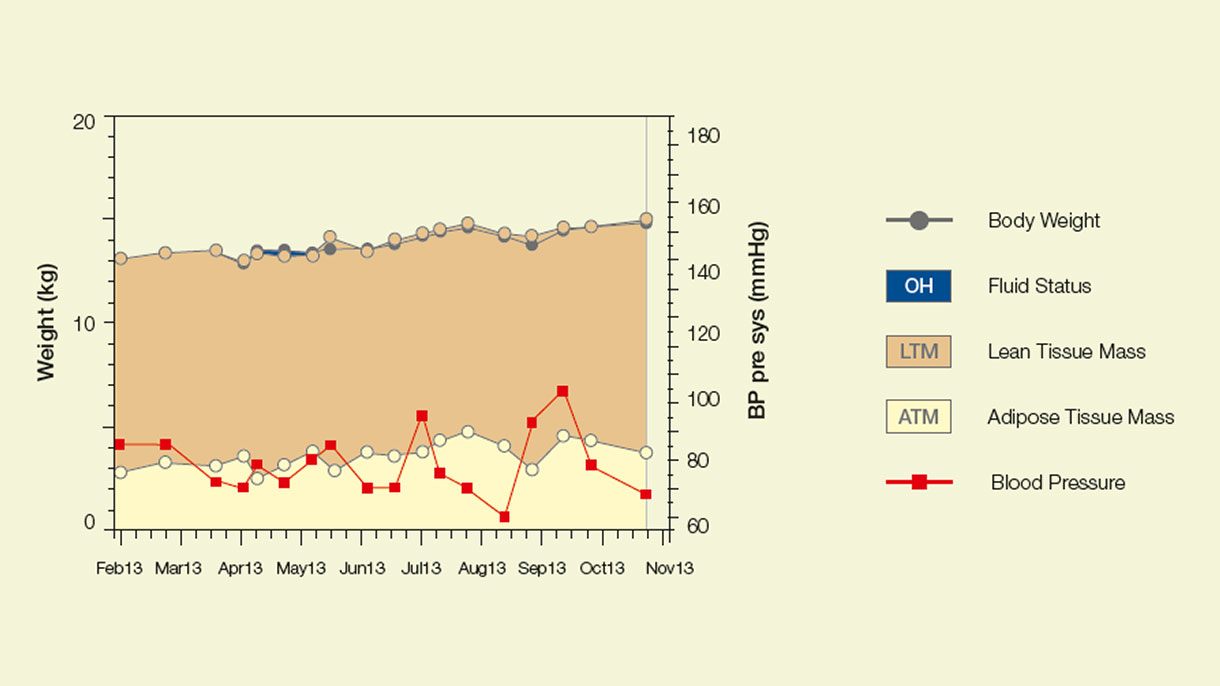
Voiko lapsi hyvin vai onko hän ylinesteytetty?
Erityisesti dialyysihoitoa saavilla lapsilla ei aina ole helppo erottaa, johtuuko painon nousu pituuskasvusta vai nestelastista.
BCM auttaa sinua arvioimaan potilaasi yksilöllisen neste- ja ravitsemustasapainon. Laite on bioimpedanssimittari ja antaa sinulle selkeän kuvan sekä lapsen nestetilan että rasvattoman ja rasvakudoksen kehittymisestä.
- Tarkat ja äärimmäisen toistettavat tiedot
- Perustuu tyypillisiin lasten viitealueisiin8
- Helppo käyttää, ei-invasiivinen
- Validoitu lapsilla9,10
- Helppo tietojen analysointi Fluid Management Tool (FMT) –työkalun ansiosta omalla tietokoneella
Valmisteyhteenvedon lyhennelmä
1 KDOQI Clinical Practice recommendations for PD adequacy. Am J Kidney Dis. 2006; 48 Suppl 1:146-158
2 Schmitt CP, Bakkaloglu SA, Klaus G, Schroeder C, Fischbach M: Solutions for peritoneal dialysis in children: recommendations by the European Pediatric Dialysis Working Group. Pediatric Nephrology 2011; 26(7):1137–47, page 1140.
3 Rees L, Azocar M, Borzych D, Watson AR, Büscher A, Edefonti A, Bilge I, Askenazi D, Leozappa G, Gonzales C, van Hoeck K, Secker D, Zurowska A, Rönnholm K, Bouts AHM, Stewart H, Ariceta G, Ranchin B, Warady BA, and Schaefer F, for the International Pediatric Peritoneal Dialysis Network (IPPN) registry. Growth in very young children undergoing chronic peritoneal dialysis. Journal of the American Society of Nephrology 2011; 22: 2303–2312, page 2307
4 Feriani M, Kirchgessner J, La Greca G, Passlick-Deetjen J. Randomized long-term evaluation of bicarbonate-buffered CAPD solution. Kidney International 1998;54(5):1731, 1732.
5 Haas S, Schmitt CP, Arbeiter K, Bonzel KE, Fischbach M, John U, Pieper AK, Schaub TP, Passlick-Deetjen J, Mehls O, Schaefer F: Improved acidosis correction and recovery of mesothelial cell mass with neutral-pH bicarbonate dialysis solution among children undergoing automated peritoneal dialysis. Journal of the American Society of Nephrology 2003;14:2632-38.
6 Mortier S, De Vriese AS, Van de Voorde J, Schaub TP, Passlick-Deetjen J, Lameire NH. Hemodynamic effects of peritoneal dialysis solutions on the rat peritoneal membrane: role of acidity, buffer choice, glucose concentration, and glucose degradation products. J Am Soc Nephrol 2002;13(2):480-9. Erratum in: Journal of the American Society of Nephrology 2002;13(5):1419-22, page 486.
7 Himmele R, Jensen L, Fenn D, Ho C, Sawin D, Diaz–Buxo J. A new neutral-pH low-GDP peritoneal dialysis fluid. Peritoneal Dialysis International 2012;32(4):449.
8 Wieskotten S, Knobloch V, Wiemann K, Wabel P, Wühl E, Schäfer F. Use of the BCM—body composition monitor in children – establishing new reference ranges. Pediatric Nephrology 2008; 23:1571–719.
9 Dasgupta I, Keane D, Lindley E, Shaheen I, Tyerman K, Schaefer F, Wühl E, Müller M, Bosy-Westphal A, Fors H, Dahlgren J, Chamney P, Wabel, P, Moissl U. Validating the use of bioimpedance spectroscopy for assessment of fluid status in children. Pediatric Nephrology (2018) 33:1601–1607.
10 Eng C, Bhowruth D, Mayes M, Stronach, L, Blaauw M, Barber A, Rees L, Shroff R. Assessing the hydration status of children with chronic kidney disease and on dialysis: a comparison of techniques. Nephrol Dial Transplant (2018) 33: 847–855.